Vraag 1: Welke activiteiten kan een arbeidsdeskundige uitvoeren om zijn eigen beeldvorming, naast die van de verzekeringsarts, in het kader van functieduiding met het CBBS zo objectief mogelijk te maken? Zijn daarvoor werkmethoden of hulpmiddelen beschikbaar en zo ja, welke?
Vraag 2: Welk handelingskader is er voor arbeidsdeskundigen, in het kader van de claimbeoordeling en de functieduiding, als de eigen waarneming van de arbeidsmogelijkheden sterk afwijkt van de visie van de verzekeringsarts?
De arbeidsdeskundige heeft de taak om de passendheid van functies te beoordelen. Het begrip ‘passendheid’ heeft twee aspecten:
De belasting in het werk.
De functie-eisen.
We spreken hierbij ook wel van ‘krachten en bekwaamheden’.
Om de passendheid van een functie te kunnen beoordelen, verzamelt de arbeidsdeskundige gegevens over de cliënt. Daarbij onderzoekt hij welke opleiding en ervaring de cliënt heeft (zijn bekwaamheden) en of hij aan de functie-eisen kan voldoen. In het gesprek met de cliënt krijgt de arbeidsdeskundige ook andere informatie, bijvoorbeeld over het functioneren van de cliënt. De arbeidsdeskundige onderzoekt niet zelf de belastbaarheid van de cliënt. Dit is de bevoegdheid van de verzekeringsarts. Voor de arbeidsdeskundige is de belastbaarheid, zoals de verzekeringsarts die vastlegt in de FML, dus een feit. Het is wel de bevoegdheid/taak van de arbeidsdeskundige om met al deze gegevens de passendheid van functies te beoordelen, zowel theoretisch met CBBS als in gerealiseerde arbeid.
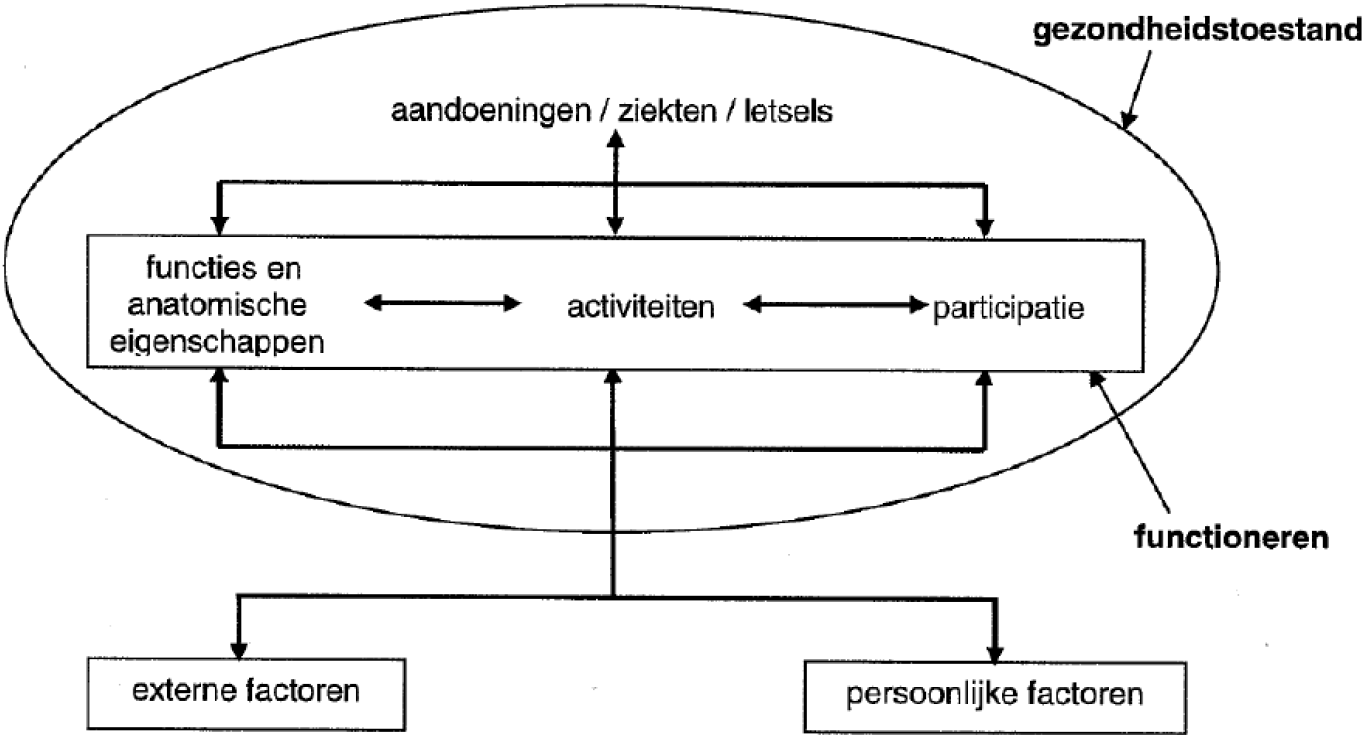
ICF-schema
Het ICF-schema biedt daarvoor een handvat. De ICF (International Classification of Functioning, Disability and Health) wordt binnen UWV op dit moment alleen toegepast bij de Sociaal Medische Beoordeling van Arbeidsvermogen (SMBO). In de Leidraad Arbeidsparticipatie wordt de ICF ook toegepast. De principes en de denkwijze van de ICF kunnen echter heel goed binnen meerdere domeinen van de arbeidsdeskundige worden gebruikt, zoals de oordeelsvorming in verband met een ziektewet- of WIA:
In het schema hierboven staat het functioneren centraal. Het menselijk lichaam (anatomie en functie van organen, skelet, hersenen, hart) zorgt ervoor dat wij allerlei activiteiten kunnen doen, zoals staan, lopen, horen, nadenken of spreken. Deze activiteiten maken participatie in werk mogelijk. Als iemand ziek wordt, heeft dit consequenties voor zijn functioneren (zie het schema, het gedeelte binnen de ellips). Een bepaald lichaamsdeel functioneert niet meer goed, waardoor deze persoon moeilijkheden krijgt met het uitvoeren van bepaalde activiteiten. Met andere woorden, er verandert iets in de gezondheidstoestand van deze persoon. Het gevolg kan zijn dat er participatieproblemen in werk ontstaan. In het schema is te zien dat we dan spreken van een stoornis (afwijking in anatomie of functie), een beperking (moeilijkheid met het uitvoeren van activiteiten) en participatieprobleem (niet kunnen participeren in werk). De belasting in het werk overschrijdt de belastbaarheid van de cliënt op bepaalde aspecten van zijn functie. De ziekte heeft dus een negatieve invloed op het functioneren van deze persoon.
Iemands functioneren wordt echter niet alleen beïnvloed door ziekte, maar ook door externe en persoonlijke factoren.
Persoonlijke factoren gaan over wie iemand is. Dit zijn onder andere iemands opleiding, kennis en vaardigheden. Maar het gaat ook om persoonlijkheid, levensovertuiging, opvoeding, motivatie om te werken en iemands affiniteiten.
Externe factoren zijn bijvoorbeeld werkvoorzieningen die de participatieproblemen in werk oplossen. Een externe factor is ook de werkplek.
Participatieproblemen als gevolg van ziekte kunnen worden beïnvloed door persoonlijke factoren. Op die manier kan worden verklaard waarom iemand die heel graag weer aan het werk wil beter met zijn beperkingen omgaat en daardoor eerder aan het werk kan gaan dan iemand die vindt dat zijn beperkingen zo erg zijn dat hij niets meer kan.
In het schema is te zien dat alle onderdelen elkaar kunnen beïnvloeden. Persoonlijke en externe factoren kunnen een positieve invloed op het functioneren hebben. Dat noemen we ondersteunend. Hebben ze een negatieve invloed, dan gebruiken we de term belemmerend.
Deze casus
In deze casus gaat het om een cliënt die een aantal psychische beperkingen heeft. Bij de beeldvorming komt de arbeidsdeskundige erachter dat de klant het gesprek niet goed kan volgen. Dat kan iets zeggen over zijn aandacht en cognitie. Is de cliënt wel geïnteresseerd in de boodschap van het gesprek en kan hij om die reden zijn aandacht er niet bijhouden? Of is de cliënt gewoon niet in staat een gesproken boodschap te begrijpen (een activiteit in het ICF-schema)? Zelfs als het verhaal met plaatjes wordt verduidelijkt – ondersteunende externe factor – lijkt de cliënt het niet te kunnen begrijpen. De beperkingen van de cliënt lijken ernstiger dan de verzekeringsarts aangeeft. Vervolgens ontstaat er twijfel of de cliënt tekeningen kan lezen met als mogelijke consequentie dat functieduiding uiteindelijk niet mogelijk is.
Tekeningen lezen is een onderdeel van werk: participatie. Als de cliënt geen tekeningen kan lezen heeft hij een participatieprobleem. Hij heeft dan een dusdanige beperking dat hij dit niet kan (bijvoorbeeld vasthouden van de aandacht).
In deze casus dringt zich de vraag op of de cliënt inderdaad het gesprek niet begrijpt en geen tekeningen kan lezen door zijn ziekte of door zijn persoon. Terug naar het ICF-schema: wordt het functioneren van deze persoon waar het gaat om de activiteit ‘vasthouden van de aandacht’ of ‘begrijpen van gesproken boodschappen’ beïnvloed door ziekte of door gedrag of misschien zelfs door een externe factor? Die factor zou dan zijn moeder zijn, die alles voor hem regelt, beslist en ook voor hem het woord voert.
Als een client het schattingsgesprek niet goed begrijpt, kan dat niet alleen liggen aan zijn beperkingen door de ziekte, maar ook aan zijn begripsvermogen (persoonlijke factor). De client heeft de praktijkschool gedaan en heeft een aantal lasdiploma’s behaald. Hij wordt nu geconfronteerd met een verzekeringstechnisch gesprek met grote consequenties. Misschien komt de boodschap ook niet bij hem binnen vanwege het feit dat hij zich onzeker voelt over zijn toekomst (persoonlijke factor). Voor veel clienten zijn dergelijke gesprekken moeilijk te volgen. Het beeld dat de client het gesprek niet begrijpt, past echter ook bij zijn moeite met geheugen en begrip. En dat is dan weer de visie van de moeder.
Voordat we de constatering dat de client moeite heeft met het begrijpen van het gesprek doortrekken naar tekeningen lezen en de consequenties dat zijn beperkingen ernstiger zijn dan de verzekeringsarts aangeeft, is nader onderzoek belangrijk. Waarom begrijpt de client het gesprek niet? Zijn er andere voorbeelden uit het dagelijkse leven waaruit blijkt dat de client een verminderd begripsvermogen heeft of minder goed zijn aandacht kan vasthouden? Wat is nu precies de relatie tussen het niet kunnen volgen van een gesprek ondanks plaatjes en het niet kunnen lezen van tekeningen? Het lezen van tekeningen moet voor de client niet onbekend zijn, gezien zijn lasopleiding. De arbeidsdeskundige zou kunnen uitvragen hoe goed de client hier vroeger in was en hoe zich dat verhoudt met de huidige situatie. Wat is er precies verloren gegaan?
Belangrijk is in elk geval om erachter te komen of de beperkingen van de client inderdaad ernstiger zijn dan de verzekeringsarts heeft vastgesteld. De arbeidsdeskundige zou hiervoor de UWV- methode Participatie Gericht Interviewen (PGI) kunnen gebruiken. In dat geval vraag hij de ervaren belemmeringen uit bij de client. Het gaat hier om de beleving van de client aan de hand van concrete voorbeelden. Een arbeidsdeskundige is namelijk geen verzekeringsarts. Ervaren belemmeringen worden pas beperkingen als de verzekeringsarts ze kan verklaren en objectiveren vanuit het ziektebeeld.
De verzekeringsarts blijft bij zijn standpunt dat de client tekeningen kan lezen. Sterker nog, de verzekeringsarts vindt communicatie door middel van afbeeldingen juist bij de client passen. Waarom vindt de verzekeringsarts dat? Als de arbeidsdeskundige de hierboven beschreven methoden hanteert, kunnen scherpere vragen voor de verzekeringsarts worden geformuleerd. De arbeidsdeskundige is dan een betere gesprekspartner, omdat hij zijn standpunt dan beter kan onderbouwen. Dit maakt dat ook hier een betere discussie ontstaat. Wij opereren immers op het raakvlak van de bevoegdheden van de arbeidsdeskundige en de verzekeringsarts. Het (participatie)probleem van tekeningen lezen, heeft raakvlakken met een aantal beperkingen bij de client. Hoe ernstig zijn deze beperkingen?
De bevoegdheden van de arbeidsdeskundige zijn duidelijk beschreven: het vaststellen van de ernst van beperkingen hoort daar niet onder. Want dat is het exclusieve terrein van de verzekeringsarts. Bij een WIA-beoordeling hebben we te maken met het schattingsbesluit, waarin staat dat de verzekeringsarts de beperkingen vaststelt. Er is wel een beoordeling, waarbij de met PGI uitgevraagde ervaren belemmeringen van de client gebruikt mogen worden zonder verzekeringsgeneeskundig oordeel. Dan gaat het om een participatiegericht advies voor de gemeente. In dat geval is niet de precieze medische diagnose belangrijk, maar meer de vraag naar de praktisch benutbare mogelijkheden van de client.
Wat bij deze Ziektewetbeoordeling wel tot de bevoegdheid van de arbeidsdeskundige behoort, is de weging belasting/belastbaarheid. Bij de functieduiding betekent dat in dit geval dat de arbeidsdeskundige de ingewikkeldheid van het tekeningen lezen moet onderzoeken en relateren aan de aard van de functie. In ICF-termen: de arts beschrijft de ernst van de beperkingen (moeilijkheden bij het uitvoeren van activiteiten) en de arbeidsdeskundige onderzoekt het daarbij behorende participatieprobleem (tekeningen kunnen lezen) en de eventuele oplossing daarvoor. Wel kun je een discussie aangaan over de ernst van de beperkingen door methodisch te werk te gaan.
Conclusie commentator
Er zijn geen gronden om in deze casus als arbeidsdeskundige af te zien van functieduiding op grond van een aantal constateringen in het gesprek met de cliënt . Zeker niet als de verzekeringsarts vanuit het ziektebeeld van de cliënt geen aanleiding ziet om af te wijken van het standpunt dat de cliënt tekeningen kan lezen.
Onze derde vraag is door de andere commentator beantwoord en geeft informatie en handvatten over de interpretatie van onze waarnemingen als arbeidsdeskundige.
Vraag 3: Zijn er toepasbare (algemene) voorwaarden of regels op basis waarvan de arbeidsdeskundige kan komen tot (meer) objectiveerbare beeldvorming, oordeelsvorming en besluitvorming? Wellicht ook bezien vanuit andere professionele beroepen? En zo ja, welke?
Belang van objectieve beeldvorming
Vanuit de technieken van rapporteren en argumenteren geldt: zolang nog één persoon niet overtuigd is van de juistheid van het advies/beoordeling is dit niet voldoende onderbouwd. Aangezien deze casus is ingebracht als voorbeeldcasuïstiek met mogelijke dilemma’s geeft dit al aan dat niet iedereen in deze casus overtuigd is van de juistheid van de beoordeling of het handelen.
Beeldvorming zo objectief mogelijk houden
Door gegevens te verzamelen op feitelijk niveau houdt men de beeldvorming zo objectief mogelijk. Een advies of beoordeling krijgt meer overtuigende waarde als ze gestaafd wordt door feiten. Het antwoord op je onderzoeksvraag is in de terminologie van argumentatie het standpunt dat je in je rapport onderbouwt. Dit doe je door criteria te verbinden aan je onderzoeksgegevens.
Onderzoekgegevens kun je onderscheiden in feiten en niet-feiten. Daarnaast is er altijd sprake van een bron waar je gegevens vandaan komen. Van je onderzoeksgegevens zijn de feiten het meest objectief, want deze kun je controleren. Bijvoorbeeld: de cliënt moet nachtdiensten draaien in zijn functie (feit). Dit staat in de functiebeschrijving (objectieve bron). Volgens de werkgever en werknemer vinden de werkzaamheden ook plaats zoals beschreven in de functiebeschrijving (niet-objectieve bronnen maar dubbel bevestigd). Voorbeelden van niet-feiten zijn bijvoorbeeld meningen, ervaringen, observaties, normen, waarden en emoties.
Door goede gesprekstechnieken te gebruiken en de juiste vragen te stellen, kun je gegevens zo concreet en feitelijk mogelijk verzamelen. Het maakt daarbij niet uit welke gesprekstechniek of methode je gebruikt. Je moet vooral doorvragen. Dit doe je door te vragen naar mate en getal. Hiervoor kun je de volgende vraagwoorden/vragen gebruiken: welke, wanneer, hoe lang, hoe vaak, wanneer niet, waaruit blijkt dit, wat doet u dan, waar voldoet dit aan en waar bestaat dit uit?
Een voorbeeld: de cliënt heeft in zijn dagverhaal aangegeven dagelijkse rustperioden nodig te hebben. Concreter is echter: de cliënt geeft in zijn dagverhaal aan dat hij dagelijks tussen 15.00 en 17.00 uur moet slapen. Doet hij dit niet, dan komt hij die dag niet meer van de bank af.
Hoe kun je overtuigen met argumentatie op basis van niet-feitelijke gegevens?
Dit doe je door je mening, ervaring of observatie te ondersteunen met de mening, ervaring en observaties van anderen. In deze casus wordt de beoordeling dat er geen functies geduid kunnen worden gestaafd door een observatie van de arbeidsdeskundige: ‘De cliënt kan geen eenvoudige productiefuncties verrichten, want hij begrijpt geen werktekeningen: hij begrijpt mijn uitleg over de arbeidsongeschiktheidsbeoordeling niet, ook niet nadat ik dit met beelden heb uitgelegd.’
De arbeidsdeskundige versterkt dit argument door de observaties van de moeder aan te voeren: de moeder geeft ook aan dat de cliënt moeite heeft met geheugen en begrip. Ook de cliënt zelf bevestigt desgevraagd niet te kunnen bevatten wat hem wordt uitgelegd. Toch overtuigt deze versteviging de observatie van de arbeidsdeskundige niet. Dit komt doordat ook de mening van de verzekeringsarts bekend is. Deze vindt namelijk dat de cliënt juist heel goed instructies aan de hand van een schriftelijk voorbeeld kan uitvoeren. De verzekeringsarts geniet daarbij meer autoriteit, omdat hij deskundig wordt geacht in het vaststellen van de belastbaarheid. De belastbaarheid zoals vastgelegd in de FML is voor de arbeidsdeskundige een feit. Een arbeidsdeskundige is zelf niet deskundig op dit terrein (SRA-gedragscode, artikel 3d: de rapportage beperkt zich tot de deskundigheid van de rapporteur).
Eindconclusie van de casusgroep
Wij hebben deze casus gekozen om als arbeidsdeskundige een geobjectiveerde beeld-, oordeels- en besluitvorming bij het duiden van functies middels het Claimbeoordelings- en Borgingssysteem te krijgen. Wat wij uit de antwoorden van de commentatoren hebben geleerd, is dat er een aantal methodes toegepast kan worden, zoals PGI en ICF. Heb je als arbeidsdeskundige je feiten duidelijk, dan kun je een betere gesprekpartner zijn in je contact met de verzekeringsarts en/of de bedrijfsarts. Wat bij deze Ziektewetbeoordeling wel tot je bevoegdheid behoort, is de weging belasting/belastbaarheid (krachten en bekwaamheden).
Tijdens de bespreking van de casus en na het lezen van het ontvangen commentaar van de twee commentatoren is bij ons toch nog een vierde vraag voor de commentatoren ontstaan, namelijk:
Vraag 4: Wie velt het oordeel als er geen consensus tussen de arbeidsdeskundige en de verzekeringsarts is?
Het aanvullende antwoord van de commentatoren luidt als volgt:
Een inhoudelijk visieverschil hoort in de professionele lijn tot oplossing te komen, in eerste instantie via de adviseurs verzekeringsarts en arbeidsdeskundige. Als die er niet uitkomen, komt het bij de landelijk adviseurs verzekeringsarts en arbeidsdeskundige en dan uiteindelijk bij de Medisch Adviseur landelijk en de Arbeidsdeskundig Adviseur. Als dat ook niet tot een oplossing komt, overleggen zij uiteindelijk met de directeur Innovatie & Professionalisering. Deze persoon zal een knoop doorhakken op basis van het advies van de Medisch Adviseur landelijk en de Arbeidsdeskundig Adviseur.
De claimbeoordeling blijft een teambesluit en de arbeidsdeskundige en de verzekeringsarts zullen zich hier allebei in moeten kunnen vinden.

 Arbeidsdeskundig Kennis Centrum (AKC)
Arbeidsdeskundig Kennis Centrum (AKC)